ОРГАНИЗУЕМ ДИАГНОСТИКУ И ЛЕЧЕНИЕ ЭНДОКРИНОЛОГИЧЕСКИХ ЗАБОЛЕВАНИЙ В РОССИИ И МИРЕ
ЛЕЧЕНИЕ ЭНДОКРИНОЛОГИЧЕСКИХ ЗАБОЛЕВАНИЙ
ОРГАНИЗУЕМ ДИАГНОСТИКУ И ЛЕЧЕНИЕ ЭНДОКРИНОЛОГИЧЕСКИХ ЗАБОЛЕВАНИЙ В РОССИИ И МИРЕ
ЛЕЧЕНИЕ ЭНДОКРИНОЛОГИЧЕСКИХ ЗАБОЛЕВАНИЙ
Лечение эндокринологических заболеваний – это комплексный подход, включающий различные методы, направленные на восстановление гормонального баланса, устранение симптомов и улучшение качества жизни пациентов. Выбор метода лечения зависит от конкретного заболевания, его причины, степени тяжести, возраста пациента и наличия сопутствующих заболеваний.
Вот основные направления и методы лечения эндокринологических заболеваний:
1. Медикаментозная терапия:
Цель: Восстановление или поддержание нормального уровня гормонов, устранение симптомов и профилактика осложнений.
Методы:
- Гормональная заместительная терапия (ГЗТ): Применяется при недостаточной выработке гормонов (например, при гипотиреозе, сахарном диабете 1 типа, гипогонадизме). Используются синтетические аналоги гормонов.
- Антигормональная терапия: Применяется при избыточной выработке гормонов (например, при гипертиреозе, акромегалии, гиперандрогении). Используются препараты, блокирующие действие или снижающие выработку гормонов.
- Препараты, влияющие на чувствительность к гормонам: Например, метформин при сахарном диабете 2 типа, повышающий чувствительность тканей к инсулину.
- Препараты, для лечения осложнений: Например, препараты для снижения артериального давления, холестерина, антиоксиданты, нейропротекторы и др. при осложнениях сахарного диабета.
Цель: Удаление гормонально-активных опухолей или участков эндокринных органов, вызывающих избыточную выработку гормонов, или удаление образований, сдавливающих окружающие ткани.
Методы:
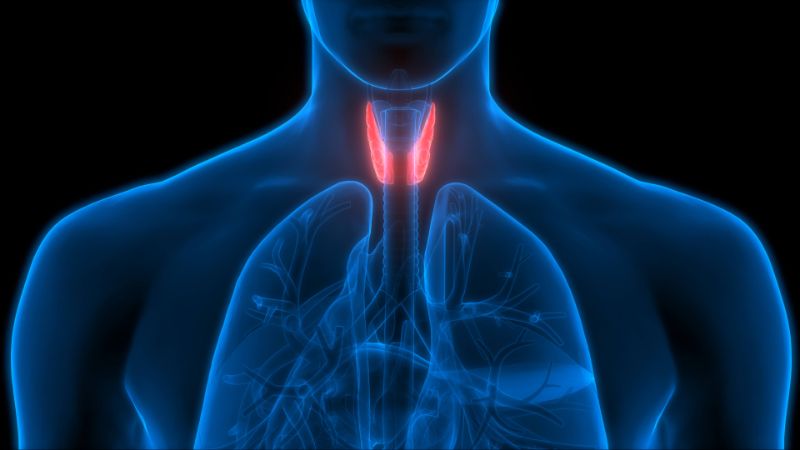
- Удаление щитовидной железы (тиреоидэктомия): Применяется при узловом зобе, раке щитовидной железы, гипертиреозе (болезни Грейвса).
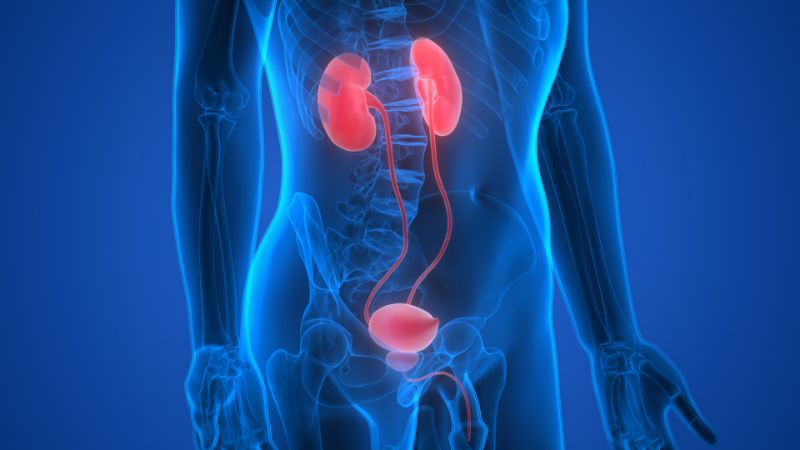
- Удаление паращитовидных желез (паратиреоидэктомия): Применяется при гиперпаратиреозе, вызванном аденомой или гиперплазией паращитовидных желез.
- Удаление надпочечников (адреналэктомия): Применяется при гормонально-активных опухолях надпочечников (например, феохромоцитоме, альдостероме, кортикостероме).
- Удаление гипофиза (гипофизэктомия): Применяется при гормонально-активных опухолях гипофиза (например, пролактиноме, акромегалии, болезни Иценко-Кушинга).
- Энуклеация аденомы поджелудочной железы: при инсулиноме.
- Лапароскопические операции: Многие операции на эндокринных органах могут быть выполнены лапароскопически, что позволяет уменьшить травматичность и ускорить восстановление.
Цель: Разрушение ткани щитовидной железы с помощью радиоактивного йода.
- Применяется: При гипертиреозе (болезни Грейвса, токсическом узловом зобе), раке щитовидной железы (после тиреоидэктомии).
Цель: Уничтожение опухолевых клеток с помощью ионизирующего излучения.
- Применяется: При некоторых опухолях гипофиза, надпочечников, неоперабельных опухолях щитовидной железы.
Цель: Нормализация уровня глюкозы в крови, снижение веса, улучшение чувствительности к инсулину, контроль артериального давления и холестерина.
Методы:
- Диета: Соблюдение диеты с ограничением углеводов, жиров, соли. Увеличение потребления клетчатки, овощей, фруктов.
- Физическая активность: Регулярные занятия спортом, ходьба, плавание.
- Отказ от курения и употребления алкоголя.
- Контроль стресса: Методы релаксации, медитация, йога.
Цель: Снижение уровня гормона роста при акромегалии и подавление секреции гормонов при некоторых гормонально-активных опухолях ЖКТ.
- Применяется: Для контроля симптомов и уменьшения размеров опухоли.
- Подготовка: Тщательное обследование пациента, включая анализы крови на гормоны, УЗИ, КТ, МРТ, биопсию (при необходимости). Консультация с эндокринологом, хирургом, радиологом. Коррекция сопутствующих заболеваний.
- Реабилитация: Соблюдение рекомендаций врача, регулярный контроль уровня гормонов, диета, физическая активность, прием лекарств. Психологическая поддержка.